Si pensamos en el parto como una historia, el clímax es obvio: ¡el nacimiento del bebé! Todos los preparativos del parto, las contracciones difíciles y los pujos culminan con el nacimiento de un recién nacido que grita. Aunque las películas y la televisión hacen que parezca que éste es el final de la historia, esas descripciones no son del todo exactas. Aunque el nacimiento del bebé es lo que toda madre espera con más impaciencia, en realidad no habrá terminado hasta que termine el parto. tercera que es dar a luz al órgano que su cuerpo ayudó a crear para nutrir a su hijo mientras estaba en el útero: la placenta.
Aunque el alumbramiento de la placenta suele ser un proceso mucho menos arduo que el de un nuevo ser humano, no está exento de dificultades y riesgos. Uno de los principales riesgos de la tercera fase del parto es la hemorragia posparto, o sangrado excesivo después del parto. En respuesta a este posible problema, muchos médicos y matronas optan por gestionar el nacimiento de la placenta de forma más activa en un intento de evitar la HPP. Pero, ¿es necesaria o está basada en la evidencia una gestión más activa del alumbramiento de la placenta en comparación con un enfoque expectante o de esperar y ver? Aquí exploraremos los datos sobre estos distintos enfoques de la tercera fase del parto.
¿Cuáles son las fases del parto?
En primer lugar, repasemos las tres fases del parto.
Acto I
En primera fase del parto es el más largo y consta de dos partes: el parto prematuro y el parto activo. El parto prematuro es el inicio del proceso de parto. Es cuando el cuello del útero empieza a dilatarse y ablandarse, con contracciones más leves que pueden ser incoherentes. Muchas mujeres optan por pasar el periodo de trabajo de parto prematuro en casa, ya que puede durar horas o incluso días, especialmente en el caso de las mamás primerizas.
El parto activo comienza cuando el cuello uterino se dilata más de 6 cm y las contracciones son más fuertes, más seguidas y más regulares. En este momento es cuando la mayoría de los profesionales sanitarios indican a las mujeres que acudan al hospital o al centro de maternidad si no van a dar a luz en casa, y también puede ser cuando se rompe la bolsa. El parto activo suele durar entre 4 y 8 horas.
Acto II
Te has mudado oficialmente a la segunda fase del parto una vez que comience el acontecimiento principal: ¡el nacimiento de su bebé! Empujar a un bebé puede ser un proceso extremadamente rápido o uno que lleve más tiempo, dependiendo de tu posición, de la posición de tu bebé y de si has dado a luz antes.
Acto III
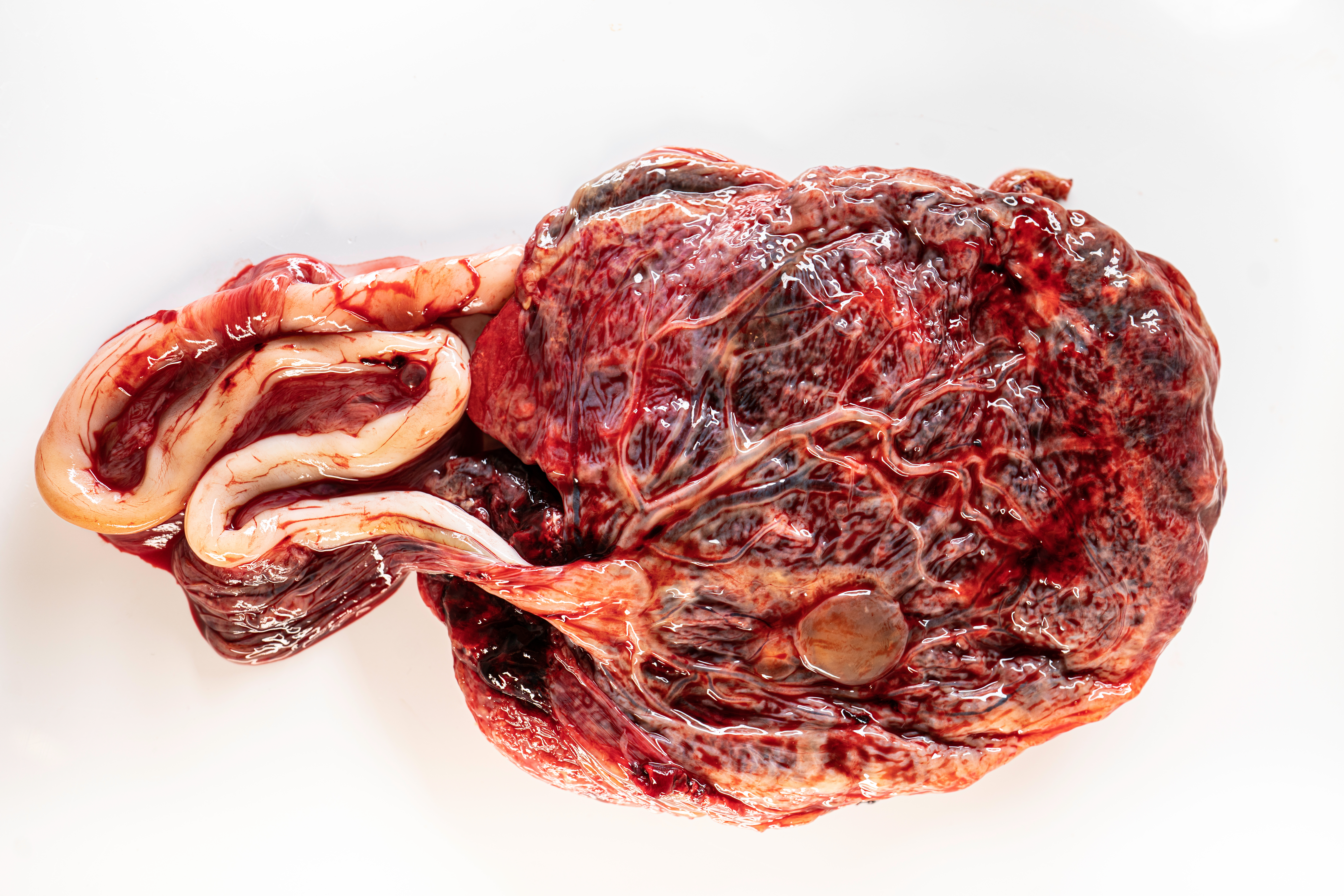
Una vez que el bebé haya salido sano y salvo, pasarás a la tercera fase del parto, que es la expulsión de la placenta. Tu médico o matrona estarán atentos a las pequeñas contracciones que indican que la placenta se está desprendiendo del útero y está lista para salir. También puede recurrir a intervenciones físicas o médicas que faciliten la expulsión de la placenta, y existen diversas opiniones sobre el nivel de control necesario para garantizar un parto sano y seguro en la tercera fase. Estos tres enfoques se denominan gestión expectante, activa y mixta.
Manejo expectante, activo y mixto de la tercera fase del parto
¿En qué consisten exactamente estos tres enfoques de la tercera fase del parto y cómo es cada uno de ellos en la práctica? He aquí un resumen.
Gestión expectante
Este enfoque se describe mejor como un enfoque de “no intervención”, en el que se espera a que la placenta se desprenda de forma natural. Si tu médico o comadrona utiliza este método, esperará a que empieces a tener contracciones después del parto que harán que la placenta se desprenda naturalmente del útero. Entonces te indicará que empujes la placenta hacia fuera o dejará que se desprenda sola por gravedad. No se realiza ninguna intervención y el cordón umbilical no se pinza ni se corta hasta que la placenta se desprende o el cordón deja de latir.
Gestión activa
Se trata de un método más “práctico”, en el que el profesional interviene para intentar facilitar el nacimiento de la placenta y evitar una pérdida grave de sangre tras el parto (lo que, de nuevo, se denomina hemorragia posparto). La principal intervención utilizada es la inyección (intramuscular o intravenosa) de Pitocin, que es la forma sintética de la hormona oxitocina. Este fármaco ayuda a que el útero se contraiga más rápidamente tras el parto y contribuye a reducir la incidencia de HPP grave, pero no moderada (más información al respecto más adelante).
Tradicionalmente, el tratamiento activo también incluye intervenciones físicas como tirar del cordón umbilical o aplicar presión manual en el abdomen de la mujer sobre el útero, así como pinzar el cordón umbilical antes de que deje de latir. Sin embargo, el tratamiento activo moderno no suele incluir el pinzamiento precoz del cordón, ya que la mayoría de las organizaciones (incluido el Colegio Americano de Obstetricia y Ginecología, ACOG) recomiende pinzamiento retardado del cordón umbilical.
Gestión mixta
En la práctica, muchos médicos o matronas de hospitales de Estados Unidos se inclinan por la gestión mixta, ya que la definición tradicional de gestión activa incluye el pinzamiento precoz del cordón umbilical. Se trata de administrar Pitocin pero permitir que la placenta nazca sin ninguna ayuda manual, y normalmente no incluye el pinzamiento precoz del cordón, ya que ha dejado de ser una práctica habitual. Es importante tener en cuenta que muchos de los estudios realizados sobre este tema se refieren en realidad a una gestión mixta cuando hablan de “gestión activa”, ya que la gestión activa tradicional incluye las tres vertientes de la Pitocina, el pinzamiento precoz del cordón y la tracción del cordón.
Aproximación histórica a la tercera fase del parto
La principal razón por la que los proveedores empezaron a aplicar determinadas intervenciones, como la Pitocina y el tirón del cordón umbilical, es que el enfoque de la tercera fase del parto se ha desplazado en gran medida a intentar prevenir la HPP. Históricamente, era más habitual dejar que el nacimiento de la placenta se produjera de forma natural y tratar después la HPP. si ocurrió, utilizando métodos como el taponamiento vaginal o la administración a la parturienta de un “té de parto” elaborado con un hongo llamado cornezuelo de centeno que provocaba contracciones uterinas [1]. Estas medidas eran respuesta a un aumento de la hemorragia, no preventivo medidas.
A principios del siglo XX, un médico del Reino Unido llamado Dr. Barry Hart empezó a administrar cornezuelo de centeno a sus pacientes. antes de La HPP comenzó como una forma de prevenir una hemorragia excesiva, que fue el primer ejemplo de una gestión más activa de la tercera fase del parto. Esto se transformó gradualmente en la administración de Pitocin como medida preventiva tras su descubrimiento en la década de 1950, ya que se sabe que el cornezuelo tiene efectos secundarios graves para algunas mujeres. Con el paso del tiempo, más médicos consideraron necesario administrar Pitocin durante el alumbramiento de la placenta para ayudar al útero a contraerse más rápidamente y disminuir las posibilidades de hemorragia.
¿Cuál es el enfoque más basado en la evidencia para dar a luz a la placenta?
Esta es una pregunta complicada que carece de una respuesta única. La decisión de utilizar un tratamiento activo o expectante depende en gran medida del riesgo de HPP, ya que la prevención de la hemorragia es la principal razón por la que los proveedores practican un tratamiento activo o mixto (en lugar de expectante).
Depende de sus factores de riesgo personales de HPP
Estudios Mostrar que las mujeres con mayor riesgo de padecer HPP son las mayores de 35 años, las que tienen antecedentes de parto prematuro, las que han sido sometidas a cesárea o las que dan a luz a un bebé de mayor tamaño (más de 2,5 kg) o a un bebé que experimenta dificultades para respirar tras el parto (asfixia neonatal) [2]. Las mujeres con placenta previa, placenta retenida (partes de la placenta que permanecen en el útero tras el parto), anatomía uterina anormal por fibromas o que sufren una rotura uterina pueden también tienen un mayor riesgo de padecer HPP.
En las mujeres de bajo riesgo, los beneficios de la gestión activa son menos claros
Para los que no con alto riesgo de hemorragia, la mayoría de las pruebas apuntan a beneficios tenues (mínimos) del uso de un tratamiento activo. Un estudio Cochrane de 2019 revise encontró que las mujeres de bajo riesgo no observaron ninguna diferencia significativa en la HPP grave (pérdida de sangre superior a 1000 ml, equivalente a la mitad de una botella de refresco de 2 litros) o en la necesidad de enviar a sus bebés a la UCIN con un tratamiento activo en comparación con sin él [3]. Incluso cuando analizaron los datos de todos mujeres (incluidas las de mayor riesgo), los investigadores seguían sin saber con certeza si el tratamiento activo reduce o no el riesgo de HPP grave, es decir, una pérdida de sangre superior a 1.000 ml.
Sin embargo, los investigadores señalaron que el tratamiento activo probablemente reduce la tasa de pérdida de sangre superior a 500 ml, y también puede reducir la necesidad de transfusión de sangre materna.
Estudios contradictorios
Por el contrario, otro estudiar de 2013, que utilizó datos de más de 32.000 mujeres embarazadas de bajo riesgo que recibían atención obstétrica en Nueva Zelanda, descubrió que las que recibieron una gestión activa (alrededor de la mitad del grupo) tenían en realidad 276% superior tasas de HPP superiores a 500 ml en comparación con las mujeres que sólo tuvieron manejo expectante, quizá debido a la tracción manual del cordón [4]. Es importante señalar que los resultados de estos estudios son observacionales, es decir, proceden de la observación de los resultados de los partos en el momento en que se producen, y no forman parte de un ensayo aleatorizado con todas las variables controladas. Para contextualizar,
Lo esencial sobre Pitocin y la gestión activa de la tercera fase del parto
Tomados en conjunto, todos estos datos parecen apuntar a beneficios inciertos para la gestión activa, pero tampoco hay señales de alarma claras en contra de su uso. Si se encuentra en mayor riesgo de HPP, Sin embargo, puede que sea más importante considerar un tratamiento activo para prevenir las hemorragias excesivas después del parto.
Las mujeres con menor riesgo pueden obtener menos beneficios si reciben un tratamiento activo y es posible que deban sopesar más los riesgos de utilizar Pitocin después del parto (como su asociación con la ansiedad y la depresión posparto) [5]. En cualquier caso, es una buena idea hablar con tu médico o matrona sobre el tratamiento de la tercera fase del parto. antes de estás dando a luz. Aunque sea fácil olvidarse de todo lo que ocurre después de que nazca tu precioso bebé, el parto no termina del todo una vez que te ponen al recién nacido en los brazos.







Muy esclarecedor, especialmente para un hombre.
Mi 3ª etapa fue muy mal gestionada con el nacimiento de mi 2º hijo. Gracias por compartir, este es un tema importante.